Pielęgnacja stóp diabetyka – profilaktyka zespołu stopy cukrzycowej
 Cukrzyca to choroba, której objawy rozpoznawano już ok. 2067 r. p.n.e. Wówczas starożytni Egipcjanie, Grecy i Hindusi wspominali w swych zapiskach m.in. odczuwanie silnego pragnienia, częstomocz i ogólne wyniszczenie całego organizmu. Nazwę „diabetycy”– bo tak określamy do dziś osoby chore na cukrzycę zaczerpnięto z greckiego słowa diabetes oznaczającego „przelewanie” (moczu) oraz mellitus – z łacińskiego, oznacza „słodki jak mocz”. Wynika to główne z faktu, że wówczas uważano, że powstający w dużych ilościach częstomocz jest słodki.
Pomimo, iż chorobę rozpoznano wiele lat temu, jakakolwiek szansa jej leczenia pojawiła się dopiero w 1922 r. gdy wynaleziona została insulina, a następnie doustne leki przeciwcukrzycowe. Od tego momentu cukrzyca (szczególnie typu 1) przestała oznaczać wyłącznie wyrok śmierci i stała się chorobą o charakterze przewlekłym.
Jak wiadomo, medycyna ciągle energicznie się rozwija, jednak niestety statystyki ostatnich lat wskazują na galopujący wzrost zachorować na cukrzycę. Szacuje się, że liczba ta będzie stopniowo wzrastać a za 5 lat wzrośnie o 2–4,6% w skali populacji i w konsekwencji przekroczy 300 milionów jednostek. Co ważne – w Polsce ok 50% chorych nie ma pojęcia o tym, że ma cukrzycę, są to przypadki niezdiagnozowane i co za tym idzie, również nieleczone. Nieleczona cukrzyca prowadzi do groźnych powikłań mikro i makroangiopatycznych. Dlatego tak istotna jest obserwacja swojego organizmu, regularne wizyty lekarskie i badania oraz ogólna dbałość o zdrowie bo jak powszechnie wiadomo – zdrowie ma się tylko jedno.
Cukrzyca to choroba, której objawy rozpoznawano już ok. 2067 r. p.n.e. Wówczas starożytni Egipcjanie, Grecy i Hindusi wspominali w swych zapiskach m.in. odczuwanie silnego pragnienia, częstomocz i ogólne wyniszczenie całego organizmu. Nazwę „diabetycy”– bo tak określamy do dziś osoby chore na cukrzycę zaczerpnięto z greckiego słowa diabetes oznaczającego „przelewanie” (moczu) oraz mellitus – z łacińskiego, oznacza „słodki jak mocz”. Wynika to główne z faktu, że wówczas uważano, że powstający w dużych ilościach częstomocz jest słodki.
Pomimo, iż chorobę rozpoznano wiele lat temu, jakakolwiek szansa jej leczenia pojawiła się dopiero w 1922 r. gdy wynaleziona została insulina, a następnie doustne leki przeciwcukrzycowe. Od tego momentu cukrzyca (szczególnie typu 1) przestała oznaczać wyłącznie wyrok śmierci i stała się chorobą o charakterze przewlekłym.
Jak wiadomo, medycyna ciągle energicznie się rozwija, jednak niestety statystyki ostatnich lat wskazują na galopujący wzrost zachorować na cukrzycę. Szacuje się, że liczba ta będzie stopniowo wzrastać a za 5 lat wzrośnie o 2–4,6% w skali populacji i w konsekwencji przekroczy 300 milionów jednostek. Co ważne – w Polsce ok 50% chorych nie ma pojęcia o tym, że ma cukrzycę, są to przypadki niezdiagnozowane i co za tym idzie, również nieleczone. Nieleczona cukrzyca prowadzi do groźnych powikłań mikro i makroangiopatycznych. Dlatego tak istotna jest obserwacja swojego organizmu, regularne wizyty lekarskie i badania oraz ogólna dbałość o zdrowie bo jak powszechnie wiadomo – zdrowie ma się tylko jedno.
Zespół Stopy Cukrzycowej (ZSC)
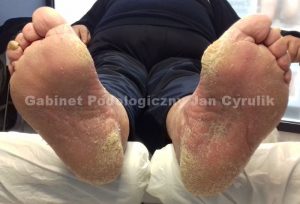 W związku z długo nie rozpoznawaną chorobą, niestosowaniem się do zaleceń dietetycznych, przyjmowaniem lekarstw w sposób nieregularny lub złą higienę i nieodpowiednią pielęgnacją stóp, może dojść do rozwoju Zespołu Stopy Cukrzycowej.
ZSC – tą nazwą określa się owrzodzenie, infekcję lub destrukcję tkanek głębokich, połączoną z zaburzeniami na tle neurologicznym, a także chorobami dotyczącymi naczyń obwodowych o różnym stopniu zaawansowania w kończynach dolnych istniejącymi w przebiegu cukrzycy.
Jeśli doszło do rozwinięcia się ZSC – często osoba chora musi zostać poddana hospitalizacji. Po jej zakończeniu powinna jednak pozostać pod kontrolą specjalistów, znajdujących się w poradniach stopy cukrzycowej, leczenia ran oraz poradni chirurgicznej. W pewnym momencie do grona specjalistów „czuwających” nad dobrem pacjenta dołącza podolog, dzięki któremu realizowany jest jeden z najważniejszych elementów terapii – a mianowicie PROFILAKTYKA.
W związku z długo nie rozpoznawaną chorobą, niestosowaniem się do zaleceń dietetycznych, przyjmowaniem lekarstw w sposób nieregularny lub złą higienę i nieodpowiednią pielęgnacją stóp, może dojść do rozwoju Zespołu Stopy Cukrzycowej.
ZSC – tą nazwą określa się owrzodzenie, infekcję lub destrukcję tkanek głębokich, połączoną z zaburzeniami na tle neurologicznym, a także chorobami dotyczącymi naczyń obwodowych o różnym stopniu zaawansowania w kończynach dolnych istniejącymi w przebiegu cukrzycy.
Jeśli doszło do rozwinięcia się ZSC – często osoba chora musi zostać poddana hospitalizacji. Po jej zakończeniu powinna jednak pozostać pod kontrolą specjalistów, znajdujących się w poradniach stopy cukrzycowej, leczenia ran oraz poradni chirurgicznej. W pewnym momencie do grona specjalistów „czuwających” nad dobrem pacjenta dołącza podolog, dzięki któremu realizowany jest jeden z najważniejszych elementów terapii – a mianowicie PROFILAKTYKA.
Zabiegi w gabinecie podologicznym
Przed przystąpieniem do wykonywania specjalistycznego zabiegu podologicznego u diabetyka należy rzetelnie przeprowadzić wywiad przedmiotowy i podmiotowy, a także zweryfikować historię choroby i jej leczenia. Dopiero wówczas, gdy nic nie stoi na przeszkodzie można zająć się stopami naszego pacjenta. Należy podkreślić, że podczas kontaktu z diabetykiem specjalista podolog powinien podejść do sytuacji w sposób holistyczny, ponieważ mamy do czynienia z osobą chorą, u której często cierpią nie tylko stopy… Regularne wykonywanie zabiegu pedicure specjalistycznego u cukrzyka ma na celu dbanie o utrzymanie ich w dobrej kondycji i niedopuszczenie do pierwszorazowego lub ponownego rozwinięcia się ran lub owrzodzeń. Ponieważ istnieje szczególne ryzyko rozwoju infekcji bakteryjnej i grzybiczej u diabetyka, należy wykonywać zabieg w sposób uważny, powolny i dokładny z uwzględnieniem wszelkich zasad higieny i sterylności oraz stosować preparaty rekomendowane dla tej grupy osób.Najczęściej spotykane problemy na stopach diabetyków:
 nadmiernie wysuszona skóra (w szczególności w stopie cukrzycowej niedokrwiennej)
nadmiernie wysuszona skóra (w szczególności w stopie cukrzycowej niedokrwiennej)- pękające pięty (pękaniu mogą ulegać także inne partie stopy)
- modzele
- odciski
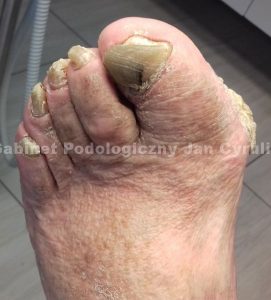
- deformacje stóp i paznokci
- rogowacenie łożyska
- paznokcie szponowate
- grzybica skóry i paznokci
Właściwy przebieg specjalistycznego zabiegu podologicznego diabetyka:
Etap I – Dezynfekcja skóry i paznokci Pierwszym krokiem, którego nie można pominąć jest dezynfekcja skóry pacjenta. Doskonale nadają się do tego wszelkiego rodzaju preparaty w spayu o szerokim spectrum działania, przykładowo RUCK® dezynfekcja rąk i skóry. Ma on działanie bakteriobójcze, lewurobójcze (drożdżobójcze), prątkobójcze, ograniczone działanie wirusobójcze. Przy pacjentach z cukrzycą ma to szczególne znaczenie ze względu na większe ryzyko uszkodzenia ciągłości skóry i zakażenia powstałej rany. Etap II – Zmiękczenie miejsc opracowywanych Zmiękczenie skóry stóp w okolicach poddawanych zabiegowi płynem w sprayu peclavus PODOmed Hornhauterweicher lub wcześniejsze wykonanie kąpieli odświeżającej. W tym celu można użyć ziołowej soli z mocznikiem peclavus PODOcare, która działa dodatkowo antyseptycznie. Stosujemy skrócony czas kąpieli – maksymalnie 3 minuty w letniej wodzie, przyjmując proporcje: 1 łyżka stołowa soli na 3 litry wody. W celu odświeżenia polecam także preparat Peclavus z serii PODOdiabetic – kąpiel do stóp z mikrosrebrem, która działa przeciwbakteryjnie i zapobiega stanom zapalnym, co jest istotne z punktu widzenia pielęgnacji wrażliwych stóp cukrzyków. Woda również powinna być letnia i w zależności od jej ilości wlewamy 1–2 nakrętki preparatu. Czas kąpieli wynosi maksymalnie 3 minuty. Etap III – Usuwanie hiperkeratoz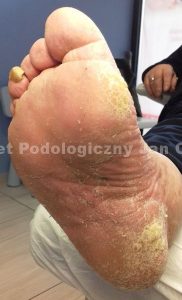 Z powodzeniem wykonamy ten etap używając skalpela i dłuta podologicznego. Rozmiar narzędzia dostosowany powinien być do wielkości zmiany skórnej. Ręka trzymająca narzędzie powinna być zawsze oparta o powierzchnię stopy aby zapewnić jej podparcie i stabilność, gdyż niesamowicie istotna jest precyzja działania podczas usuwania np. odcisków sięgających wgłąb tkanek.
Etap IV – Wygładzenie skóry
W tym celu używamy np. frezu diamentowego lub gumowego trzpienia i jednorazowego kapturka ściernego o delikatnej gradacji. Najlepiej aby były to kapturki certyfikowane tzn. posiadające odpowiedni certyfikat jakości medycznej. Takimi są np. te z firmy RUCK i dodatkowo posiadają różne uziarnienie. Dla diabetyków odpowiednie będą 150 i 240 w rozmiarze 10. Należy pamiętać aby obroty naszej frezarki nie przekraczały 9–10 tys. /min.
Etap V – Opracowywanie płytki paznokciowej
Z powodzeniem wykonamy ten etap używając skalpela i dłuta podologicznego. Rozmiar narzędzia dostosowany powinien być do wielkości zmiany skórnej. Ręka trzymająca narzędzie powinna być zawsze oparta o powierzchnię stopy aby zapewnić jej podparcie i stabilność, gdyż niesamowicie istotna jest precyzja działania podczas usuwania np. odcisków sięgających wgłąb tkanek.
Etap IV – Wygładzenie skóry
W tym celu używamy np. frezu diamentowego lub gumowego trzpienia i jednorazowego kapturka ściernego o delikatnej gradacji. Najlepiej aby były to kapturki certyfikowane tzn. posiadające odpowiedni certyfikat jakości medycznej. Takimi są np. te z firmy RUCK i dodatkowo posiadają różne uziarnienie. Dla diabetyków odpowiednie będą 150 i 240 w rozmiarze 10. Należy pamiętać aby obroty naszej frezarki nie przekraczały 9–10 tys. /min.
Etap V – Opracowywanie płytki paznokciowej
 Z serii narzędzi dedykowanych dla diabetyków warto także zaopatrzyć się w sondę, ponieważ służy nam ona do oględzin wału paznokciowego i diagnostyki wrastania, odcisków podpaznokciowych, odcisków w wale paznokciowym czy też różnego rodzaju otarć w jego obrębie.
Dostępne są na rynku specjalistyczne cęgi dla diabetyków w różnych kształtach i rozmiarach. To co je wyróżnia spośród innych narzędzi to fakt, że ich brzegi oraz szpice są nieco zaokrąglone dzięki czemu zminimalizowane zostaje ryzyko zranienia.
Aby odpowiednio opracować płytkę paznokciową u diabetyka, która nierzadko jest pogrubiała, należy użyć odpowiednich frezów. Jeśli mamy do czynienia z paznokciami szponowatymi warto przeczytać artykuł: Nowe paznokcie 98-latki, frez ceramiczny stożkowy użyty w tym zabiegu z powodzeniem znajdzie zastosowanie także w przypadku zabiegu na stopach diabetyków. Oprócz tego niezbędne okażą się także frezy diamentowe Busch: stożkowy 6893-050, stożkowy 6863-019 a także walec 840T-050, który dzięki swojej budowie, obejmującej nasyp diamentowy tylko na końcówce frezu, nie dopuści do zranienia delikatnej skóry przy krawędzi paznokcia. Należy jednak pamiętać, że nie zawsze to paznokieć jest gruby, przerosłe może okazać się łożysko a płytka paznokcia cienka. Wówczas należy wystrzegać się nadmiernego spiłowania jego górnych i dystalnych warstw.
Etap VI – Aplikacja odpowiednich preparatów
Z serii narzędzi dedykowanych dla diabetyków warto także zaopatrzyć się w sondę, ponieważ służy nam ona do oględzin wału paznokciowego i diagnostyki wrastania, odcisków podpaznokciowych, odcisków w wale paznokciowym czy też różnego rodzaju otarć w jego obrębie.
Dostępne są na rynku specjalistyczne cęgi dla diabetyków w różnych kształtach i rozmiarach. To co je wyróżnia spośród innych narzędzi to fakt, że ich brzegi oraz szpice są nieco zaokrąglone dzięki czemu zminimalizowane zostaje ryzyko zranienia.
Aby odpowiednio opracować płytkę paznokciową u diabetyka, która nierzadko jest pogrubiała, należy użyć odpowiednich frezów. Jeśli mamy do czynienia z paznokciami szponowatymi warto przeczytać artykuł: Nowe paznokcie 98-latki, frez ceramiczny stożkowy użyty w tym zabiegu z powodzeniem znajdzie zastosowanie także w przypadku zabiegu na stopach diabetyków. Oprócz tego niezbędne okażą się także frezy diamentowe Busch: stożkowy 6893-050, stożkowy 6863-019 a także walec 840T-050, który dzięki swojej budowie, obejmującej nasyp diamentowy tylko na końcówce frezu, nie dopuści do zranienia delikatnej skóry przy krawędzi paznokcia. Należy jednak pamiętać, że nie zawsze to paznokieć jest gruby, przerosłe może okazać się łożysko a płytka paznokcia cienka. Wówczas należy wystrzegać się nadmiernego spiłowania jego górnych i dystalnych warstw.
Etap VI – Aplikacja odpowiednich preparatów
 na paznokcie – nakładamy preparat nawilżający, uspokajający tkanki. Dobrze, jeśli w składzie posiada także składnik przeciwgrzybiczy, np. peclavus PODOmed Nachbehandlung – tynktura po zabiegowa z pantenolem i piroktonem olaminy.
na paznokcie – nakładamy preparat nawilżający, uspokajający tkanki. Dobrze, jeśli w składzie posiada także składnik przeciwgrzybiczy, np. peclavus PODOmed Nachbehandlung – tynktura po zabiegowa z pantenolem i piroktonem olaminy.- na miejsca po odciskach – np. balsam propolisowy lub peclavus PODOmed Ozoncreme + opatrunek (najlepiej bandażowany, ponieważ odklejenie plastra może uszkodzić skórę) + odciążenie dostosowane do obszaru, na którym występowała hiperkeratoza.
- na skórę – w przypadku braku pęknięć/rozpadlin polecam preparat peclavus PODOdiabetic Fusscreme z olejkiem z drzewa herbacianego – niweluje suchość skóry, działa przeciwgrzybiczo. Jednak w przypadku bardzo głębokich pęknięć– odesłanie do lekarza, natomiast jeśli pęknięcia nie sięgają żywych warstw skóry, bardzo dobrze sprawdzi się krem z jelenim łojem ROWO Hirschtalgcreme.
Profilaktyka domowa
 Jest nieodłącznym aspektem skutecznej terapii stóp diabetyka, mającej na celu niedopuszczenie do rozwinięcia się Zespołu Stopy Cukrzycowej. W skład właściwej profilaktyki wchodzą odpowiednie zachowania, takie jak:
Codzienne oględziny stóp z uwzględnieniem:
Jest nieodłącznym aspektem skutecznej terapii stóp diabetyka, mającej na celu niedopuszczenie do rozwinięcia się Zespołu Stopy Cukrzycowej. W skład właściwej profilaktyki wchodzą odpowiednie zachowania, takie jak:
Codzienne oględziny stóp z uwzględnieniem:
- strony podeszwowej
- przestrzeni między palcowych
- paznokciami
- Mycie stóp w wodzie, której temperatura nie wynosi więcej niż 37 stopni Celcjusza przez okres maksymalnie 3 minut.To zachowanie nie dopuszcza do oparzenia (nie wyczuwalnego przy rozwiniętej neuropatii) oraz do maceracji skóry, która osłabia barierę skórną.
- Należy chodzić w wygodnym obuwiu, którego wnętrze jest każdorazowo kontrolowane pod kątem obecności ostrych ciał obcych, np. kamyków
- Codzienny ruch usprawniający krążenie w całych kończynach dolnych
- Regularne wizyty u podologa, najlepiej w odstępie 4–6 tygodni
- Sumienne stosowanie preparatów specjalistycznych zalecanych przez specjalistę w gabinecie (nigdy nie należy dobierać produktów na własną rękę)
- Nie stosowanie żadnego rodzaju maści, płynów, plastrów lub innych produktów przeciwko odciskom i modzelom. Zawartość kwasów może uszkodzić skórę i doprowadzić do rozwinięcia się rany i dalszych komplikacji
Autorką artykułu jest: mgr Klaudia Kołatek sp. ds. podologii Gabinet Podologiczny w Żorach.
Zapraszam do przeczytania artykułów pt.:
1. Opatrywanie ran na stopach 2. Stopa cukrzycowa – opis choroby, objawy i profilaktyka
